- 400-881-3721
- service@genrui-bio.com
【20221215期】關於激素AMH的介紹
2022-12-29
AMH概述
抗繆勒管激素(AMH)是一個140 kDa、由二硫鍵連接的同源二聚體糖蛋白,是生長和分化因子超家族中轉化生長因子-β家族(TGF-β)中的成員之一,類似於抑製素和激活素。AMH最初被稱為繆勒氏管抑製物質(MIS),自1940年因其在早期胚胎發育的男性性分化過程中的作用被人們所認識。AMH由胎兒滋養細胞產生,誘導苗勒管的退化,使沃爾夫管在睾酮的作用下發育為男性生殖道。早在8周妊娠時即有睾丸產生AMH。
在缺乏AMH的情況下,胚胎將發育成雌性,繆勒管分化成陰道上段、子宮和輸卵管。在胎兒後期,AMH由駐留在卵泡內的顆粒細胞合成。AMH在竇前卵泡和小竇狀卵泡中表達最強,隨著卵泡的增大,AMH表達逐漸減少。妊娠36周後女性胎兒的卵巢顆粒細胞開始分泌微量AMH,出生後維持極低水平,隨著人體的成熟逐漸增加,到性成熟達最高水平,此後隨著年齡增長而下降,絕經後消失。
AMH作用涉及的分子機製與TGF-β中的其他成員類似。信號傳遞途徑包含I型和Ⅱ型受體。AMH I型受體(AMHRI)有激活素受體類激酶ALK2、ALK3和ALK6 3種不同類型,在胎兒和成年小鼠的卵巢中表達,ALK2和ALK3均參與AMH誘導苗勒管退化過程中的信號轉導,ALK6在信號傳導中的作用還不明確。AMH II型受體(AMHR II)在小的生長卵泡的顆粒細胞和卵泡內膜細胞上表達,在始基卵泡、較大的竇卵泡、排卵前卵泡的顆粒細胞和閉鎖卵泡上無表達,而在較大的竇卵泡和早期閉鎖卵泡的卵泡膜細胞上仍繼續表達。在信號傳導過程中,兩種受體相互作用,缺一不可。
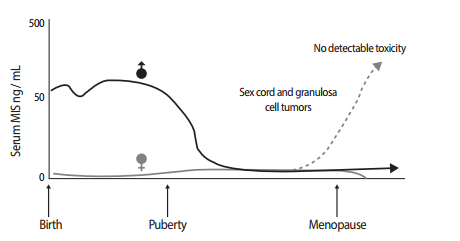
圖1 AMH在男性和女性體內的表達水平變化
AMH在胞質轉運前會分裂產生110-kDa N-端和25-kDa C-端兩個二聚體,在血液循環中,N-端和C-端二聚體會連成一個非共價複合物(Cleaved noncovalent complex)。研究發現AMH的C-端二聚體活性遠少於非共價複合物,但添加N-端的PRO區域後可恢複幾乎全部活性。全長的AMH複合物(140-kD homodimer)在血液循環中占10%以下,且活性很低。非共價複合物是AMH主要的存在形式,且活性最高。AMH非共價複合物由2條560aa通過二硫鍵連接,分為PRO、MID和MATURE三個部分。
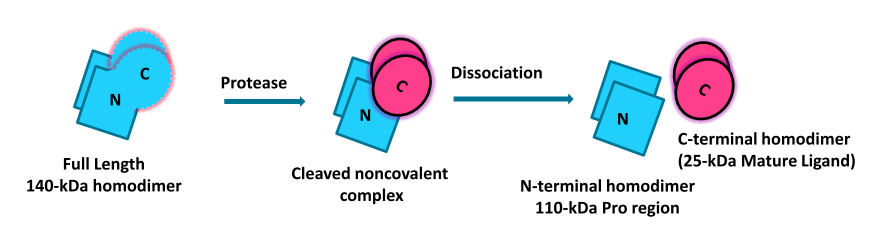
圖2 AMH不同形式示意圖
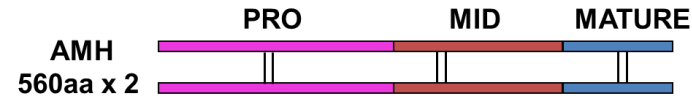
圖3 AMH非共價複合物結構示意圖
AMH生理功能
AMH可調控起始募集(卵泡從靜止狀態被募集進入生長池)和循環募集(生長卵泡被選擇繼續生長直到排卵前階段),抑製原始卵泡池過快消耗及優勢卵泡形成。在次級卵泡招募之前的早期卵泡發育在很大程度上不依賴促性腺激素。從而在正常月經周期的卵泡晚期AMH血清水平不受優勢卵泡生長的影響。這使得AMH便於臨床使用,與當前可用的卵巢老化的其他標記物不同,如抑製素B、雌二醇(E2)和FSH,這些標誌物均依賴於月經周期,並且這些標誌物是原始卵泡池耗竭過程的晚期標誌物。在循環募集階段,AMH可通過降低卵泡對FSH的敏感性來抑製FSH誘導的卵泡生長。血清AMH水平不受垂體促性腺激素的影響,在整個月經周期中數值變化不大。
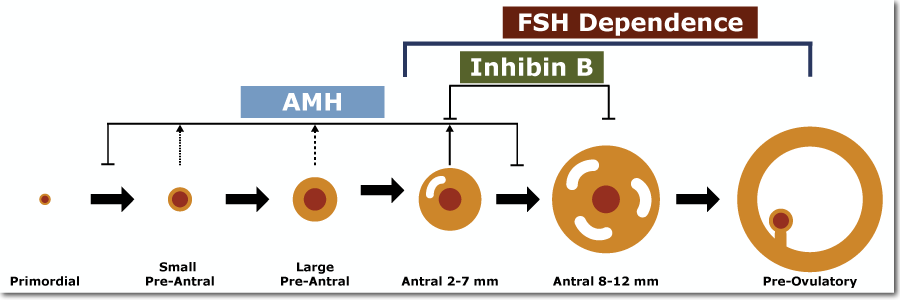
圖4 卵泡的生長與激素調控
影響AMH水平的因素
AMH為促性腺激素非依賴型激素,不受下丘腦-垂體-卵巢軸的影響,在垂體受抑製的情況下,如妊娠、口服避孕藥等,AMH水平仍可保持恒定。研究發現多種其他因素影響AMH的絕對濃度,包括超重、種族、維生素D狀態、AMH的多態性及其受體和整個基因組的遺傳變異。目前吸煙也與較低的AMH水平有關。這些觀察結果的臨床意義仍有待確定。
國際國內診治指南和專家共識
2011年ESHRE(歐洲人類生殖與胚胎學會)發布的對於在輔助生殖技術中預測卵巢低反應的標準中提出AFC和AMH是預測卵巢反應的最佳敏感性和特異性的指標。2013年NICE(英國健康與臨床優化研究所)發布的不孕不育國際診治指南中也規定了AMH濃度小於5.4pmol/l為提示卵巢低反應,大於25pmol/l預示卵巢存在過度刺激的風險。2015年ACOG(美國婦產科學會)發布的卵巢儲備檢測專家共識提出檢測卵巢儲備功能的常用指標有基礎FSH、E2、AMH和AFC。2015年中華醫學會生殖醫學分會《卵巢低反應專家共識》中明確表示目前認為AMH結合AFC是評價卵巢儲備功能靈敏度和特異度最好的兩個指標,如果不能進行AMH監測,AFC的預測價值最高,同時參考bFSH的值。2016年ESHRE(歐洲人類生殖與胚胎學會)和中華醫學會婦產科學會先後發布的早發性卵巢功能不全指南和專家共識明確指出AMH水平可間接反映卵巢內的卵泡數量,是卵巢儲備更直接的指標。2017年中國醫師協會生殖醫學專業委員會高齡女性不孕診治指南也指出AMH是反映卵巢儲備更好的標誌物,且在月經周期任何時間都能檢測到。
臨床應用
3.1卵巢儲備功能和卵巢反應性的預測
在人類輔助生殖技術(assisted reproductive technology,ART)中,正確評價卵巢的儲備能力及其對控製性超排卵(controlled ovarian hyperstimulation,COH)的反應性,將有助於指導生殖醫生製定合理的促排卵用藥方案,預測體外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)的成功率及預後,在一定程度上可以提高胚胎數量、質量及相對提高妊娠率。傳統的預測卵巢儲備能力的指標,如卵泡刺激素、雌二醇、基礎竇卵泡計數AFC等評估卵巢儲備和ART結局並不令人十分滿意,近年研究發現,血清抗繆勒氏管激素水平作為評估卵巢儲備能力和ART結局的指標,已顯出極大優越性。
3.1.1 AMH對於卵巢儲備功能的預測
卵巢儲備功能測定指卵巢皮質區卵泡生長、發育和形成可受精卵泡的能力。隨著年齡的增長,卵巢內可募集原始卵泡數目逐漸減少,卵巢儲備能力逐漸下降,主要影響COH過程中卵巢的反應性。目前臨床上無法直接測量卵泡池庫存的大小。而是通過性激素FSH、E2或竇卵泡計數等方式評價。竇卵泡和原始卵泡池大小相關,可通過測量竇卵泡的數目間接反映一個周期中可募集的原始卵泡情況。研究表明,血清中AMH水平是和竇卵泡的數量呈正相關。並且與FSH、LH相比,AMH和竇卵泡的相關性最高,因此測量AMH水平可相對真實的反映原始卵泡庫存的情況。
3.1.2 AMH預測卵巢反應性
AMH不僅可以評估卵巢的儲備功能,還可以預測在IVF周期過程中卵巢的最終反應。控製性超促排卵COH是ART技術中常規和關鍵技術之一。卵巢反應性指一個促排卵或生殖輔助周期內卵巢對外源性促性腺激素的刺激產生的反應。由卵巢儲備功能決定。不同原因的不孕患者卵巢儲備功能不同,對外源性促排卵藥物的反應差異很大。
AMH可預測卵巢低反應和過度卵巢刺激征。一般認為,在IVF常規的刺激卵巢方案中,卵巢低反應表現為獲卵數少於3-4個或周期取消。卵巢反應不良或者反應過度都可導致IVF周期失敗,針對可能發生的卵巢低反應或無反應因素,一般采用短方案COH和使用大劑量Gn來增加獲卵數。但即使采用上述方法,仍有部分患者對COH無反應,須取消周期,不僅浪費大量時間和財力,而且使患者遭受巨大痛苦,因此如何預測卵巢反應性和周期取消風險尤為重要。通過測量AMH可預測卵巢過度刺激綜合征發生的風險,並及時調整治療方案,指導臨床用藥。卵巢過度刺激綜合征患者(排除PCOS)血清AMH水平高於正常對照組,AMH較年齡及體質量BMI能更好預測OHSS,靈敏度為90.5%,特異性為81.3%,可通過檢測基礎血清AMH水平製定個性化促排卵方案。
| 常用的卵巢儲備指標 | 年齡 | AMH | FSH | 竇卵泡計數 |
| 預測卵巢低反應 | + | +++ | ++ | +++ |
| 預測卵巢過度反應 | + | +++ | ++ | ++ |
| 操作可行性 | +++ | +++ | +++ | - |
| 適用人群 | +++ | +++ | + | + |
| 費用 | +++ | - | - | - |
3.2普通人群生殖力和絕經期的預測
隨著社會發展,女性推遲生育的趨勢在持續,想在30歲以後生育孩子的女性自然受孕的概率降低。準確的卵巢儲備功能的測定可能會促使一些女性在較早的年齡開始組建家庭(或者通過卵母細胞冷凍方式申請保留生育功能),或者向其他女性承諾推遲生育不會幹擾她以後實現妊娠的機會。而AMH是評估卵巢儲備功能的良好指標之一。此外,研究證實,AMH可以作為預測絕經期的有效生物標誌物,使用年齡和AMH可個體化計算出隨後發生絕經的年齡範圍。
3.3 多囊卵巢綜合征(PCOS)的預測
PCOS為不孕症的主要病因之一,該類患者卵巢內竇前卵泡數是正常排婦女的6倍。月經第三天的血清AMH水平明顯高於正常排卵婦女。PCOS患者中的AMH水平明顯高於正常對照組,且伴有高雄激素的PCOS患者經二甲雙胍治療後血清AMH水平、早期竇卵泡數量和卵巢體積均明顯下降,血清AMH水平可能成為評估卵巢年齡、診斷PCOS及評估治療效果的有效指標。
3.4 卵巢早衰(POF)的輔助診斷
卵巢早衰(POF)是比較常見的婦科疾病,發病率在1%左右,發病原因主要是原始卵泡儲備過少、卵泡閉鎖或耗竭過快等因素引起。此外,腫瘤放化療的患者和自身免疫性疾病的患者,卵巢儲備下降和卵巢早衰的幾率相比正常人群顯著增加。研究發現,POF患者中AMH水平明顯低於正常對照組,且AMH相比FSH對於POF的診斷具有更高的特異性,能一定程度地減少POF的誤診率,成為診斷POF的有效指標。
3.5 卵巢顆粒細胞瘤(GCT)的輔助診斷
卵巢顆粒細胞瘤(GCT)為最常見的一種具有內分泌(雌激素為主)功能的卵巢腫瘤,多發於絕經期後,青春期前很少發生,易複發。腫瘤生長快,常出現急劇腹痛症狀,臨床表現為月經過多、周期紊亂,持續時間延長、淋漓出血等。研究發現GCT患者血清AMH水平升高,在腫瘤切除後AMH水平恢複正常;同時術後回訪得知,AMH水平再次升高與腫瘤複發存在相關性;此外,卵巢其他性質腫瘤或非卵巢腫瘤,93.3%的AMH水平正常。AMH可作為GCT診斷和隨訪的有效檢測指標。
3.6 兒科疾病的輔助診斷
在男性中,8周胎兒即可分泌AMH,抑製繆勒氏管的發育,使中腎管在睾酮的作用下發育為男性生殖道。在女性中,36周胎兒卵巢的顆粒細胞才開始分泌AMH,由於缺乏AMH的分泌,使生殖係統發育為女性。血清AMH濃度可以有效區分雙側隱睾症與無睾症,無睾症病人體內AMH濃度基本為0,雙側隱睾症患者體內AMH濃度可被檢測到,並與性腺的功能損傷程度有關,建議1歲以下不能觸及睾丸的男孩進行AMH檢測。同時,正常水平的AMH提示有功能的睾丸組織的存在,極低或檢測不到一般提示不存在有功能的睾丸組織。建議3歲以下外陰模棱兩可的兒童檢測AMH,可用於輔助診斷性別發育異常。此外,AMH對於輔助診斷兒童性早熟和性發育遲緩也有一定的參考價值。






